
Lo scorso anno, in occasione del mese della consapevolezza

Lo scorso anno, in occasione del mese della consapevolezza

LIRICO: un anno dall’inizio del Progetto di ricerca.
Nel 2021 LIO ha finanziato il primo anno di
Al momento non c’è una specialità medica specifica per il lipedema. In genere le pazienti arrivano più facilmente ai medici specializzati in trattamento dei linfedemi, ma si sta cercando di fare molta informazione anche nell’ambito della medicina bariatrica o della medicina estetica. Anche nell’ambito del trattamento dei linfedemi non c’è una figura specializzata: i medici possono essere angiologi, chirurghi vascolari, fisiatri, che poi iniziano ad occuparsi di linfologia. Di lipedema si interessano prevalentemente questi specialisti perché in italia il lipedema è sempre stato “correlato al linfedema” (lo si trova scritto anche nelle linee di indirizzo ministeriali del 2016 su linfedema e patologie correlate).
Il lipedema è una patologia del tessuto connettivo (e dunque del tessuto adiposo lasso), quindi dovrebbe occuparsene una figura che conosca bene il tessuto adiposo, ma anche in questo settore la patologia è poco conosciuta e non c’è una figura specifica di riferimento. Negli Stati Uniti la patologia è curata principalmente da specialisti del tessuto adiposo, endocrinologi e internisti, come malattia che colpisce l’organo endocrino più esteso del corpo umano: il tessuto adiposo. In Italia è sconosciuta alla maggior parte degli specialisti di questo settore.
Trattandosi di una patologia complessa l’ideale sarebbe essere valutati da un team esperto nella diagnosi e nell’impostazione di un trattamento specifico. Il team “ideale” dovrebbe essere composto da: medico esperto in lipedema e linfologia (per diagnosi differenziale e impostazione trattamento), che valuti anche la mobilità ed eventuali problematiche osteoarticolari correlate, nutrizionista, fisioterapista, chirurgo specializzato in lipedema, psicologo. Sarebbe bene poi avere un team allargato di riferimento, con angiologo/chirurgo vascolare, endocrinologo, ginecologo, chirurgo bariatrico, se associata obesità che necessita di intervento.
Abbiamo visto come la diagnosi di lipedema sia compito del medico specializzato in questa malattia. Ma cosa fa il medico durante la visita? Per prima cosa ascolta la storia del paziente. Spesso, da questo racconto, si hanno informazioni preziose che possono orientare la diagnosi. Molte storie si assomigliano: questo corpo in cui spesso non ci si riconosce più, sproporzionato tra gli arti e il tronco, anni passati tra diete e attività fisica con scarsi risultati, aumenti ponderali improvvisi e inspiegabili, vergogna a mostrare le gambe o le braccia o il sedere, dolore che non viene compreso, ecchimosi. E spesso c’è una storia di familiarità (da alcune fonti attestata con percentuali tra il 16 e 64% o anche superiori), con almeno un altro membro femminile della famiglia con segni e sintomi simili. Ascoltiamo in questo video* la dottoressa Karen Herbst raccogliere l’anamnesi del paziente.
Il lipedema del cuoio capelluto è raro, ma attestato anche in letteratura e alcune ditte di elastocompressione producono calotte craniali specifiche per la contenzione elastica in questa zona. La ricerca di “cherry angiomas” è pure importante per valutare la fragilità capillare. Anche la zona del busto va ispezionata accuratamente. Tutto il corpo va ispezionato alla ricerca dei noduli. Gli specialisti del linfedema tendono a valutare, per abitudine, solo gli arti e a concentrarsi su quelli inferiori. La valutazione del peso degli iperaccumuli va valutata durante l’esame obiettivo. Un esame dermatologico nelle zone oggetto di invaginazioni o sfregamenti va valutato.
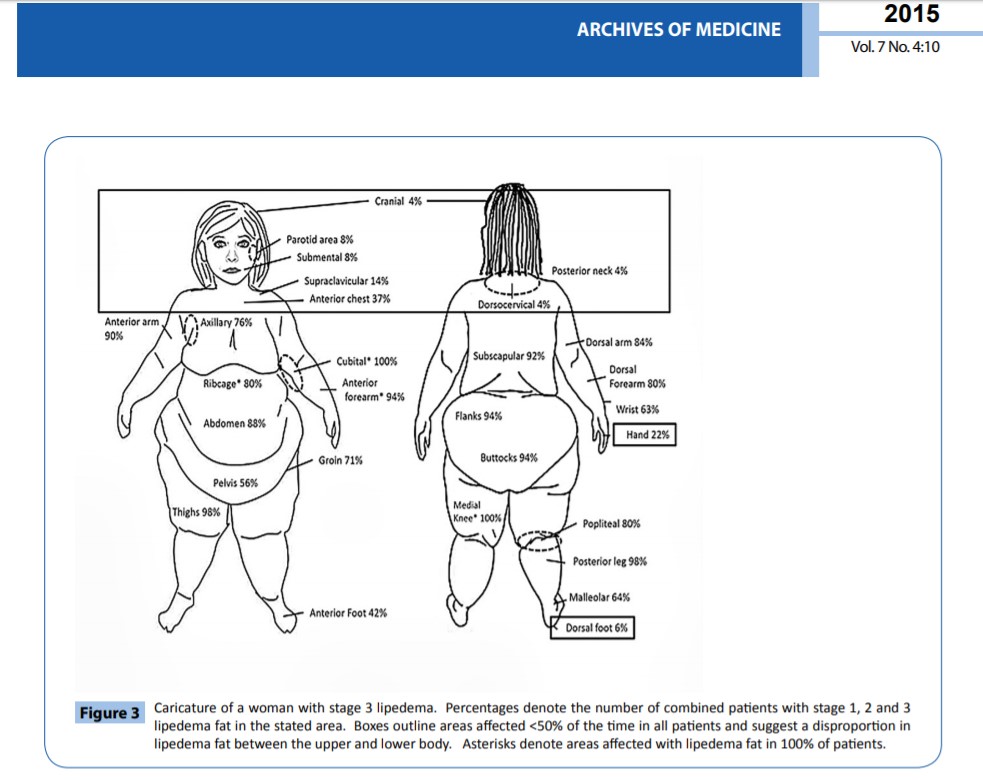
In quest’immagine, tratta da Lipedema Fat and Signs and Symptoms of Illness, Increase with Advancing Stage, osserviamo in uno stadio avanzato di lipedema una rappresentazione delle aree più frequentemente affette, con relativa percentuale in cui la patologia si manifesta.
Osserviamo in questo video* la dottoressa Karen Herbst effettuare un esame obiettivo di base su una paziente.
Un vademecum ancora più approfondito sulla conduzione dell’esame è presente nel corso ECM del Treat Program sul Lipedema.
*La LIO LIPEDEMA ITALIA ONLUS è debitrice e grata alla Fat Disorders Resource Society per la costante produzione di materiale informativo valido e pertinente.
Questa tipologia di valutazione può essere effettuata anche se la paziente è stata sottoposta a rimozione chiurgica del tessuto adiposo fibrotico, per valutare eventuali recrudescenze o aree affette non trattate. Risulta molto frequente che successivamente al trattamento chirurgico di un distretto corporeo, il lipedema si manifesti in maniera più marcata o diventi sintomatico in altre zone. Il fenomeno non è descritto in letteratura, ma riferito dalla stragrande maggioranza dei pazienti sottoposti a chirurgia e dai chirurghi specializzati nel trattamento del lipedema e che in base a tale clinica modulano i propri protocolli di timing tra un intervento e l’altro. Frequente è una recrudescenza su fianchi, addome e braccia dopo il trattamento delle gambe. Pertanto si consiglia di ripetere l’ispezione durante le varie fasi del percorso chirurgico e monitorare il paziente nelle zone non trattate.
In anamnesi si ritroveranno in genere l’esordio legato a momenti di cambiamento ormonale (pubertà, gravidanza, perimenopausa, chirurgia addominale, uso di contraccettivi orali, trattamenti per la fertilità), familiarità, fallimento di percorsi di dietoterapia e attività fisica, gonfiore riferito in particolar modo quando aumentano le temperature e nelle ore serali (il vas serale riferito arriva anche a 8 nella seconda parte della giornata, indipendentemente dallo stadio), dolore di vario genere sia alle giunture che ai piedi (generalmente a causa del peso degli arti e soprattutto negli stadi avanzati, che spesso in questi casi impedisce o rende difficoltosa o dolorosa la deambulazione), dolore di verosimile tipo neuropatico, costante, puntiforme come piccole punture di spillo (le pazienti riferiscono di sentirsi sempre “in ginocchio sui ceci”. Alcune pazienti riferiscono sensazioni dolorose anche lancinanti. Altre dolore moderato, ma costante. Altre ancora riferiscono intorpidimento e formicolio, fino ad arrivare a vere e proprie parestesie. La paziente in posizione seduta riferisce che quando non tiene gli arti sollevati, essi “si addormentano” senza che ci si accorga e che tenendo gli arti in scarico essi riprendano sensibilità.

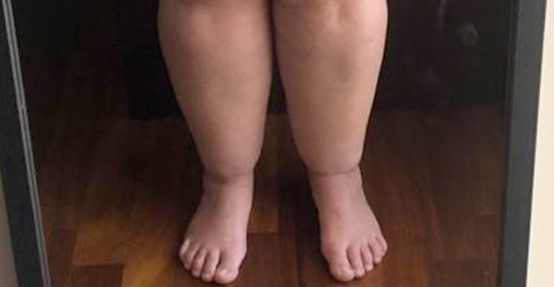
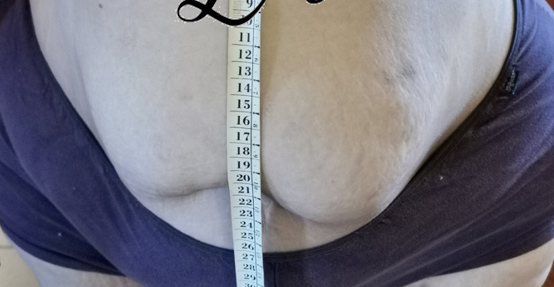
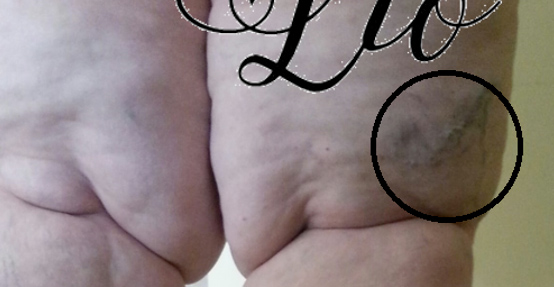
I segni caratteristici da ricercare durante l’esame obiettivo sono:

Riconoscere questi segni e sintomi aiuta a porre, insieme alla storia clinica, una diagnosi differenziale con le altre patologie con cui spesso il lipedema è confuso.
Tra queste, l’obesità (associata a lipedema in almeno il 50% di casi), il linfedema, la lipoipertrofia e le altre patologie del tessuto adiposo sottocutaneo.
Nelle tabelle seguenti si possono trovare i criteri di diagnosi differenziale:
LA DIAGNOSI DIFFERENZIALE è un aspetto estremamente importante della diagnosi.
Nella diagnosi differenziale con il linfedema, il medico valuterà la presenza di edema tramite il segno della fovea e l’eventuale linfostasi ai piedi con il segno di Stemmer: si cerca cioè di sollevare verso l’alto una plica cutanea. Se la manovra risulta difficile o impossibile, si parla di “segno di Stemmer positivo”. Se all’esame clinico la paziente mostra chiari segni di linfostasi, il medico può richiedere un approfondimento diagnostico strumentale tramite linfoscintigrafia segmentaria degli arti o altra metodica strumentale a giudizio dello specialista linfologo (Risonanza magnetica linfatica).
Sarebbe opportuno che il medico valutasse anche gli aspetti motori, come il range articolare dei vari distretti corporei (anche tramite l’indice di Beighton) e la qualità della deambulazione (generalmente se ne occupa il fisiatra). L’indice di Beighton varia da 0 a 9 punti. L’ipermobilità articolare generalizzata viene diagnosticata per un totale di 5. Il paziente con un tale punteggio va indirizzato ad un percorso specifico delle Sindromi di Ehler Danlos per una eventuale diagnosi di HSD (Hypermobility Spectrum Disorder). Esistono associazioni che si occupano di queste patologie anche in Italia. In alcuni studi, la percentuale di pazienti affette da lipedema che presenta ipermobilità supera l’50%, con un’incidenza di gran lunga superiore rispetto a pazienti affetti da Malattia di Dercum.
GUARDA LA RELAZIONE DELLA DR.SSA SILVIA MORLINO sulla Valutazione dell’ipermobilità nel lipedema AGLI EVENTI CONGRESSUALI DI NOVEMBRE 2019.
Al termine della valutazione il medico sarà in grado di emettere diagnosi con classificazione e stadiazione e di stabilire il percorso terapeutico individualizzato. Generalmente
Alla TERMINE di questa valutazione, il medico stabilirà se si tratta o meno di lipedema, lo stadierà e lo classificherà (SECONDO I CRITERI TASSONOMICI) più utilizzati nel mondo.
Darà poi indicazioni al paziente sul percorso da intraprendere per il trattamento del lipedema, affidandolo alle cure dell’equipe multidisciplinare o ad un collega di diversa specialità per la presa in carico degli aspetti di cura di cui non si occupa personalmente.
Lio Lipedema Italia Onlus is grateful to all valuable websites and lipedema sufferers’ associations for all the precious materials
which are generously provided in their social channels to the benefit of all lipedema community worldwide.
Please consider visiting their websites for more info.
Questo sito web utilizza cookies tecnici e di terze parti, anche di analisi statistiche, al fine di migliorare l’esperienza di navigazione e le funzionalità. I cookie di analisi possono essere trattati per fini non tecnici dalle terze parti.